Maggiori informazioni
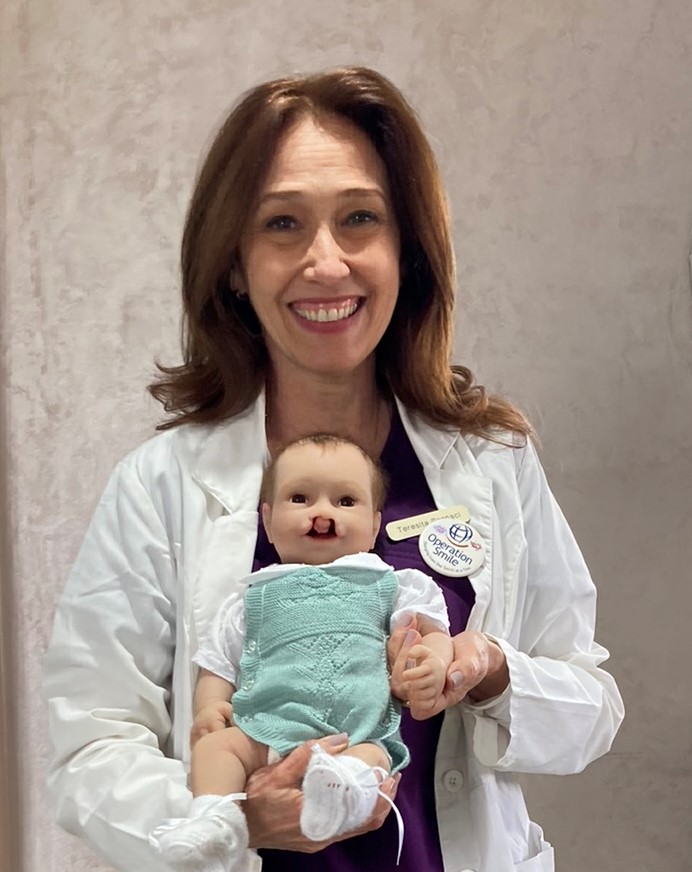
Io sono il Dra. Teresita Pannacci
Especialista in malformazioni craniofacciali e nel trattamento completo di pazienti con labio-palatoschisi (FLP), una condizione che rappresenta un'anomalia craniofacciale congenita più comune negli esseri umani. Per più di tre decenni ho dedicato la mia pratica clinica, didattica e ricerca sull'approccio funzionale di queste malformazioni, sviluppo di strategie terapeutiche personalizzate dalla nascita all'età adulta.
Ti do il benvenuto in questo spazio, Questo rivolto agli operatori sanitari coinvolto nell’approccio globale dei pazienti con labio-palatoschisi e altre malformazioni craniofacciali. Appositamente progettato per i dentisti, ortodontisti, specialisti in ortopedia funzionale mascellare, chirurghi orali e plastici, pediatri, logopedisti, otorinolaringoiatri, genetisti e altre specialità correlate.
Questo spazio ha il scopo per condividere informazioni cliniche aggiornate, risorse formative ed esperienze pratiche che contribuiscono all’assistenza coordinata, sulla base di prove e centrato sul paziente.
Nostro impegno come specialisti è quello di rafforzare la collaborazione tra le specialità, offrire strumenti utili per la pratica clinica quotidiana e arricchire l’approccio multidisciplinare di cui questi pazienti necessitano durante il loro percorso di crescita e sviluppo..
1. CREPE LABIOPALATINO
1.1 Labbro leporino e palatino: una visione globale per il professionista sanitario
Labbro e palatoschisi (FLP) È una delle anomalie congenite più comuni en esseri umani e la sua incidenza varia a seconda del gruppo etnico. La prevalenza più alta è stata segnalata nelle persone di origine asiatica, seguiti da quelli di origine caucasica (a frequenza intermedia) sì, in proporzione minore, nelle persone di origine africana.
Le ragadi possono verificarsi isolatamente o come parte di una sindrome clinica.. Una delle sindromi più segnalate è la sindrome di Van der Woude., in cui è stata identificata la mutazione genetica IRF6 come responsabile delle schisi del labbro e/o del palato e della presenza di fossette paramediane bilaterali sul labbro inferiore.
1.2 Origine del FLP
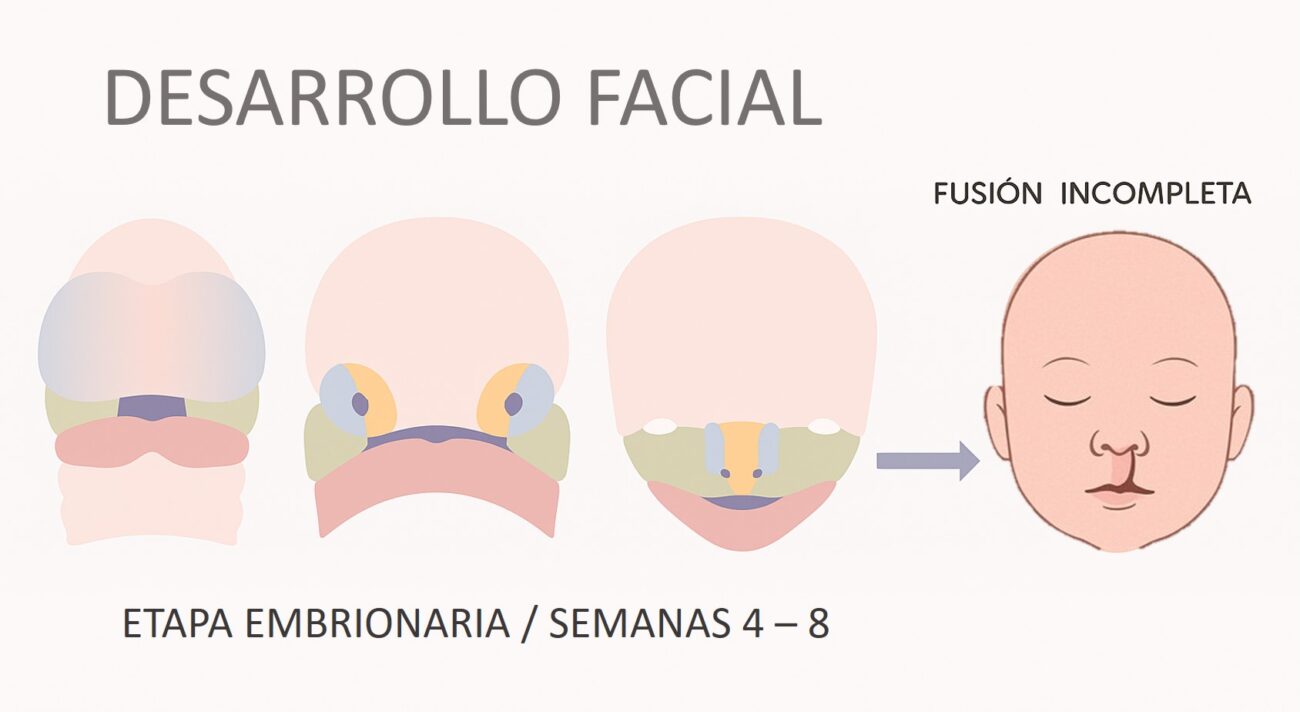
La formazione del labbro superiore e del palato è un processo complesso, regolata da fattori genetici, vie di segnalazione molecolare e anche da influenze ambientali. Questa complessità spiega la grande variabilità nell'espressione fenotipica della schisi.. Geni critici come PAX9, MSX1 e FGFR2 sono stati descritti come essenziali nella normale formazione dei denti e di altre strutture orali durante le prime fasi dello sviluppo embrionale.. Vie di segnalazione come WNT, SHH, FGF e BMP partecipano alla proliferazione cellulare e alla configurazione dei tessuti.
La mancanza di fusione del labbro superiore si osserva solitamente unilateralmente, più spesso sul lato sinistro, ed è leggermente più comune negli uomini. fessure delle labbra, sia unilaterale che bilaterale, può verificarsi contemporaneamente alla palatoschisi.
L'uso dell'ecografia prenatale è uno strumento prezioso per l'individuazione della labio-palatoschisi fetale.. Consente la diagnosi delle complicanze associate alle malformazioni craniofacciali fin dalle fasi iniziali. Una diagnosi precoce aiuta ad anticipare la gravità del caso e può essere utile per la preparazione psicologica della famiglia., nonché per un’adeguata pianificazione dell’ambiente perinatale.
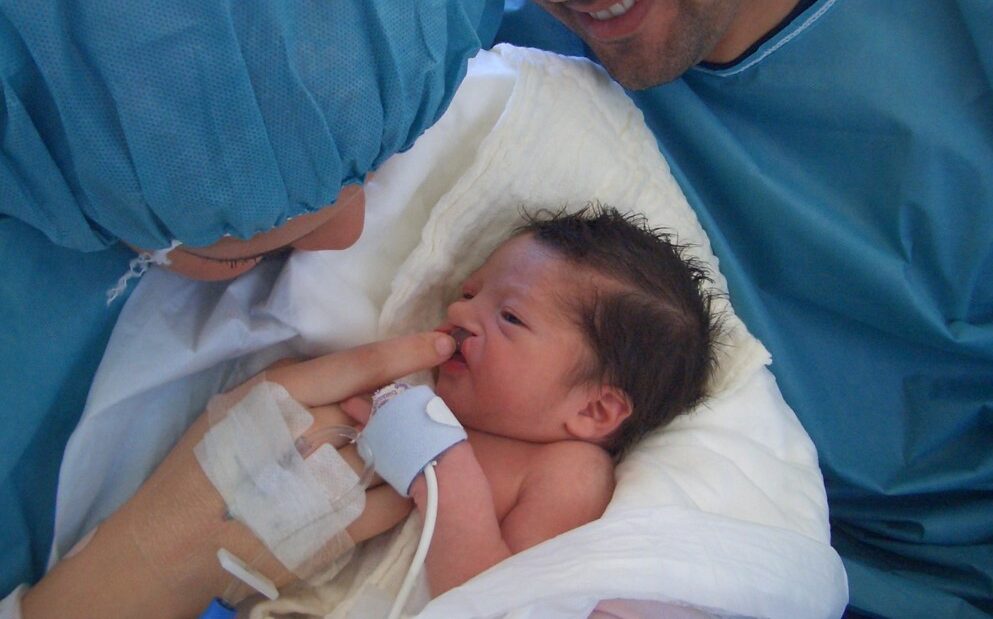
1.3 Neonato con FLP
Il neonato con labio-palatoschisi presenta una comunicazione anomala tra la cavità orale e la cavità nasale.. Questa alterazione non implica solo un difetto facciale con ripercussioni estetiche., ma anche una profonda alterazione dell'apparato stomatognatico e delle sue funzioni fisiologiche, come respirare, succhiare e deglutire. Di conseguenza, L'efficacia dell'alimentazione orale in questi neonati è notevolmente ridotta., che può compromettere la crescita peso-altezza, la qualità della vita e, nei casi più gravi, anche l’aspettativa di vita.
L’impatto funzionale ed estetico del FLP richiede un intervento tempestivo e coordinato da parte di team interdisciplinari specializzati., con un approccio centrato sul paziente e basato su evidenze scientifiche aggiornate.
Le classificazioni cliniche delle schisi del labbro e del palato consentono di unificare i criteri diagnostici e di guidare il trattamento in modo coerente tra i professionisti.. Nel tempo sono stati proposti diversi sistemi., il più utilizzato è quello di Veau, che raggruppa le fessure secondo l'estensione del palato compromesso; e quello di Kernahan, che utilizza un diagramma a forma di “Y” per rappresentare graficamente la posizione e la gravità della fessura. Queste classificazioni facilitano la comunicazione interdisciplinare e la pianificazione chirurgica e ortodontica..
2. ALTRE ALTERAZIONI NELLO SVILUPPO CRANIOFACCIALE
Le malformazioni craniofacciali comprendono un ampio spettro di condizioni congenite che influenzano la morfogenesi delle strutture derivate dal primo e dal secondo arco branchiale., comprese le ossa, cartilagine, muscoli e tessuti molli del viso e del cranio. Queste anomalie possono verificarsi isolatamente o associate alla labio-palatoschisi., che aumenta la complessità diagnostica e terapeutica.
Esistono anche sindromi genetiche chiaramente definite che includono la schisi come parte del loro fenotipo clinico.. L’identificazione precoce di queste condizioni e la loro corretta diagnosi sindromica sono essenziali per stabilire un approccio globale e multidisciplinare., che considera sia le esigenze funzionali che estetiche del paziente. Di seguito menzioneremo le condizioni e le sindromi associate alla labio-palatoschisi..
2.1 Sequenza di Pierre Robin (precedentemente chiamata sindrome di Pierre Robin):
La sequenza di Pierre Robin (SPR) È una condizione congenita che si manifesta fin dalla nascita ed è caratterizzata dalla triade clinica composta da micrognazia (mascella anormalmente piccola), glosoptosi (discesa e retroposizione della lingua) sì palatoschisi di morfologia arcuata ed elevata. Questa combinazione di alterazioni compromette notevolmente le funzioni vitali del neonato., soprattutto il respirazione, aspirazione sì deglutizione, a causa della riduzione dello spazio faringeo e, Perciò, delle vie aeree superiori.
Eziologia: Esistono diverse teorie sull'origine di questa sequenza.. Uno dei più accettati suggerisce che la glossoptosi, un prodotto della micrognazia grave, impedisce l'elevazione e l'unione delle prominenze palatali durante lo sviluppo fetale., ciò che dà origine alla palatoschisi. Tuttavia, Altri autori propongono un'eziologia primaria su base genetica o metabolica., con alterazioni dell'embriogenesi mandibolare che si verificano attorno al 5Dalla 1a alla 6a settimana di gestazione, che secondariamente provoca la posizione anomala della lingua e l'interruzione della fusione del palato.
Incidenza: La sequenza di Pierre Robin ha un'incidenza stimata di 1 per ciascuno 8.500 nati vivi, anche se può variare leggermente a seconda della popolazione studiata.
Diagnosi: La diagnosi clinica viene solitamente stabilita alla nascita, durante la valutazione fisica del neonato. Tuttavia, Utilizzando l'ecografia ad alta risoluzione, è possibile sospettare questa condizione in base al settimana 13 gestazione, sebbene la conferma prenatale possa essere complessa a causa della difficoltà nell'ottenere immagini chiare della regione facciale..
Caratteristiche cliniche
- Configurazione della fessura palatale in Forma a “U”., in contrasto con il “V” caratteristico delle palatoschisi isolate.
- Presenza di retroposizione linguale e retrusione mandibolare evidenti fin dai primi giorni di vita.
- Compromissione funzionale delle vie aeree superiori e della deglutizione.
Complicazioni comuni
- Ostruzione respiratoria, in particolare durante il sonno.
- Difficoltà con l'alimentazione orale.
- Episodi di soffocamento.
- Ipossiemia secondaria a ostruzione parziale delle vie aeree.
2.2 Microsomia emifacciale (MHF):
Microsomia emifacciale (MHF) È un'anomalia craniofacciale congenita con presentazione prevalentemente unilaterale., con un'incidenza stimata negli Stati Uniti di 1 ogni 5.642 nascite. Si ritiene che questa condizione derivi da un incidente vascolare verificatosi durante le prime settimane di sviluppo embrionale., interessa principalmente il primo ed il secondo arco branchiale. Perciò, È inclusa nello spettro delle sindromi del primo e del secondo arco branchiale..
Caratteristiche cliniche: L'HFM si manifesta con diversi gradi di ipoplasia regionale che coinvolge le regioni temporo-mandibolari e pterigomascellari., interessando sia le strutture scheletriche che quelle neuromuscolari. L'alterazione più caratteristica è l'ipoplasia mandibolare del lato affetto., in cui il ramo mandibolare può essere accorciato o praticamente assente. Tutti i pazienti presentano un certo grado di anomalia condilare., che costituisce un segno patognomonico di questa malformazione.
Man mano che il paziente cresce, l'asimmetria facciale diventa più evidente, progredire in relazione allo sviluppo osseo. In una piccola percentuale di casi, La microsomia emifacciale può anche essere associata alla palatoschisi.
SINDROMI ASSOCIATE A LABBRO LEPO E PALATO
2.3 Sindrome di Van der Woude (Sindrome del labbro leporino con fistole labiali paramediane)
La sindrome di Van der Woude è una delle forme più frequenti di sindrome associata alla labio-palatoschisi., rappresentano circa il 2% di tutti i casi di schisi orofacciale. È caratterizzata dalla combinazione di schisi del labbro e/o del palato con la presenza di fistole paramediane del labbro., che sono piccole depressioni o fossette posizionate simmetricamente sul labbro inferiore.
Questa malattia è di origine genetica e si trasmette con modalità autosomica dominante.. La sua causa più comune è una mutazione nel gene IRF6. (fattore regolatore dell’interferone 6), situato sul cromosoma 1. La penetranza della sindrome è elevata, ma la sua espressività è variabile, ciò significa che possono esserci membri della stessa famiglia con manifestazioni cliniche molto diverse, dalle fossette isolate delle labbra alle fessure complete del labbro e del palato.
Caratteristiche cliniche più frequenti
- Fistole o depressioni paramediane del labbro inferiore, presente in più dell’80% dei casi. Possono essere piccoli e asintomatici, o secernono una leggera quantità di fluido mucoso.
- Labbro leporino e/o palatoschisi, che può essere unilaterale o bilaterale, completo o incompleto. Può interessare solo il palato o verificarsi insieme al labbro leporino..
- Anomalie dentali, come denti soprannumerari, ipodonzia (soprattutto incisivi laterali superiori), o denti con morfologia anormale.
- In alcuni casi, Sono state descritte alterazioni dell'anodonzia e dello smalto.
- Anche se è meno comune, può verificarsi anche micrognazia, ipoplasia della mandibola o alterazioni dell'articolazione temporo-mandibolare (ATM).
Considerazioni funzionali e genetiche: La diagnosi della sindrome di Van der Woude deve includere una valutazione genetica, poiché fino al 30-50% dei casi ha una storia familiare, e vi è un alto rischio di recidiva nella prole se uno dei genitori è affetto, anche se le manifestazioni cliniche sono lievi.
Dal punto di vista funzionale, la presenza di labbro leporino e palato può richiedere un intervento chirurgico sequenziale, così come i trattamenti ortodontici, logopedia e riabilitazione funzionale. Individuazione precoce delle fistole labiali, anche senza crepa, può essere la chiave per la diagnosi precoce nei membri della famiglia.
2.4 Sindrome di Treacher Collins (Disostosi mandibolofacciale / Sindrome di Franceschetti-Klein)
La sindrome di Treacher Collins è una malformazione craniofacciale congenita, rara, su base genetica, la cui incidenza è stimata in circa 2 decennio 100.000 nascite. È causata principalmente da mutazioni nel gene TCOF1., sebbene siano state identificate mutazioni anche nei geni POLR1C e POLR1D. Queste alterazioni genetiche interrompono il corretto sviluppo delle strutture derivate dai primi archi branchiali., influenzando bilateralmente la morfogenesi facciale durante la vita embrionale.
La trasmissione di questa sindrome è autosomica dominante., con una penetrazione vicina a 90% ed espressività variabile, il che spiega la diversità nella presentazione clinica tra gli individui affetti. Alcune fonti bibliografiche lo collegano a mutazioni del cromosoma 5q., che interferiscono con la corretta formazione delle ossa del cranio, zigomi e mascella. Ciò provoca ipoplasia mandibolare e retrognazia., che di solito evolvono in una malocclusione di Classe d'Angolo II. Oltretutto, Questa sindrome può essere associata alla palatoschisi, il che rafforza la sua rilevanza nel contesto delle anomalie craniofacciali accompagnate da labio e palatoschisi..
Caratteristiche cliniche più frequenti
- Malformazioni del padiglione auricolare, dal suo anomalo impianto alla microtia o all'anotia.
- Nei casi più gravi, si possono osservare atresia del canale uditivo esterno e malformazioni della catena ossiculare, che porta alla perdita dell'udito trasmissivo.
- Ipoplasia bilaterale delle ossa malari e del bordo infraorbitario, che si traduce in zigomi sottosviluppati.
- Rime palpebrali con obliquità antimongoloide.
- Cambiamenti nelle palpebre inferiori, come il coloboma e, in alcuni casi, assenza di ciglia.
- Fessura palatina presente in una percentuale significativa di casi.
Complicazioni comuni
- Difficoltà respiratorie e di alimentazione nei primi anni di vita, a causa del restringimento delle vie aeree superiori.
- Disturbi complessi dell'articolazione temporo-mandibolare (ATM), che può portare a malocclusioni come morso aperto anteriore o morso incrociato posteriore.
2.5 Sindrome CEE (Ectrodattilia – Displasia ectodermica – Labbro e palatoschisi)
La sindrome EEC è stata descritta per la prima volta in 1970 di Rüdiger. È una malattia genetica rara, caratterizzato dall'associazione di tre segni cardinali: ectrodattilia (malformazione congenita che colpisce mani e piedi), displasia ectodermica sì schisi labbro-palato. La sua ereditarietà è tipicamente autosomica dominante., anche se in alcuni casi si possono osservare neomutazioni, cioè per dire, mutazioni che compaiono per la prima volta in un individuo senza una storia familiare, originari di una cellula germinale dei genitori o dello zigote.
La patogenesi di questa sindrome non è completamente chiarita., ma è stata associata ad alterazioni del braccio lungo del cromosoma 7, che influenzano i geni espressi nei tessuti derivati dall'ectoderma. L'ectoderma, uno dei tre strati embrionali, dà origine a strutture come l'epidermide, smalto dei denti, ghiandole sudoripare, capelli e unghie, Pertanto, le sue alterazioni spiegano le manifestazioni cliniche caratteristiche della EEC..
Caratteristiche cliniche più frequenti
- Labbro e palatoschisi presenti in circa il 75% dei casi. Può essere unilaterale o bilaterale, e influenzare il labbro, la cresta alveolare e il palato nella sua interezza.
- Displasia ectodermica, sempre presente, con dimostrazioni come:
- Pelle secca e sottile, spesso con ipoidrosi o anidrosi parziale (diminuzione della sudorazione).
- Capelli radi, fragile e chiaro, dovuto alla riduzione della melanina.
- Unghie distrofiche, ipoplasico o assente.
- Ipoplasia o atresia del dotto lacrimale e diminuzione della secrezione lacrimale, che può causare fastidio agli occhi.
Alterazioni dentali:
- Difetti dello smalto, come l'ipoplasia, ipomineralizzazione o ipocalcificazione, denti sia temporanei che permanenti.
- Anomalie nel numero e nella forma dei denti in entrambe le dentature.
Considerazioni dentistiche
Dato il coinvolgimento strutturale dello smalto, I pazienti con EEC hanno un alto rischio di carie dentale. Perciò, È essenziale includere sia il paziente che il suo ambiente familiare in programmi di prevenzione intensivi, con focus educativo, fluorizzazione, controlli regolari e abitudini di igiene orale rafforzate fin dalle prime fasi.
2.6 Sindrome di Apert (Acrocefalosindattilia tipo I)
La sindrome di Apert è una rara malformazione congenita, incluso nell'acrocefalosindattilia, ed è caratterizzato dalla fusione prematura delle suture craniche (craniosinostosi), accompagnato da sindattilia delle mani e dei piedi e, in molti casi, palatoschisi. La sua prevalenza è stimata in 1 decennio 65.000 UN 160.000 nascite.
Questa sindrome è causata da mutazioni nel gene FGFR2. (tipo di recettore del fattore di crescita dei fibroblasti 2), situato sul cromosoma 10. Queste mutazioni influenzano lo sviluppo del cranio, viso ed estremità. La trasmissione è autosomica dominante, sebbene la maggior parte dei casi si verifichi sporadicamente, più frequentemente associati a genitori anziani.
Caratteristiche cliniche più frequenti
- Craniosinostosi: chiusura prematura della sutura coronale, che provoca un cranio acrocefalo o a forma di torre.
- Displasia facciale media:
- Ipoplasia del medio volto.
- Ipoplasia mascellare con relativa protrusione della mandibola (pseudoprognatismo).
- Naso a forma di becco.
- Palato ogivale o schisi.
- Palatoschisi, presente in una percentuale considerevole di casi, può contribuire ad alterazioni funzionali della parola e della deglutizione.
- Sindattilia complessa e simmetrica di mani e piedi, con fusione di ossa e pelle delle dita.
- Esoftalmo (occhi prominenti), a causa di orbite superficiali e poco profonde.
- Ritardo nello sviluppo psicomotorio, intensità variabile, associata ad elevata pressione intracranica e malformazioni cerebrali.
Problemi respiratori e del sonno, legati all’ipoplasia facciale e al restringimento delle vie aeree superiori.
Considerazioni funzionali e dentali: L'ipoplasia mascellare e la palatoschisi contribuiscono alla presenza di gravi malocclusioni, come la Classe scheletrica III e il morso aperto anteriore. Oltretutto, potrebbero esserci alterazioni nell'eruzione dei denti, forte affollamento, e predisposizione alle malattie parodontali. L’approccio odontoiatrico deve essere parte di un approccio multidisciplinare e globale, compresa la chirurgia craniofacciale, ortodonzia, logopedia e riabilitazione funzionale, fin dalle prime fasi della vita.
2.7 Sindrome di Crouzon (Disostosi craniofacciale)
La sindrome di Crouzon è una craniosinostosi sindromica caratterizzata dalla chiusura prematura di una o più suture del cranio., che influisce sulla normale crescita del cranio e del viso. A differenza di altre sindromi legate alla craniosinostosi, La sindrome di Crouzon non è associata a malformazioni degli arti. La sua prevalenza è stimata tra 1 per ciascuno 25.000 UN 50.000 nascite.
Questa condizione è dovuta a mutazioni nel gene FGFR2. (tipo di recettore del fattore di crescita dei fibroblasti 2), situato sul cromosoma 10. La trasmissione è autosomica dominante, anche se in molti casi la mutazione può apparire de novo. Queste alterazioni influenzano lo sviluppo delle ossa derivate dal mesenchima craniofacciale., il che spiega il coinvolgimento prevalentemente osseo e facciale.
Caratteristiche cliniche più frequenti
- Chiusura prematura delle suture craniche (soprattutto quello coronale), che provoca il cranio brachicefalo o a forma di torre (acrocefalia).
- Ipoplasia del medio volto, con retrusione della mascella superiore.
- Esoftalmo (occhi prominenti), a causa di orbite superficiali e poco profonde, con rischio di esposizione corneale.
- Ipertelorismo (aumento della distanza tra gli occhi).
- Naso appuntito e base nasale stretta.
- Prognatismo mandibolare relativo come conseguenza dell'ipoplasia mascellare.
- In alcuni casi, palatoschisi o alterazioni del palato (palato appuntito).
- Problemi uditivi ricorrenti, solitamente dovuta a otite media sierosa secondaria a disfunzione della tuba di Eustachio.
Considerazioni funzionali e terapeutiche
La sindrome di Crouzon può influenzare in modo significativo lo sviluppo del viso, occlusione dentale, respirazione e visione. L'ipoplasia mascellare porta frequentemente a malocclusione di classe III e, in molti casi, apnea ostruttiva del sonno dovuta a retrusione facciale e restringimento delle vie aeree superiori.
Il trattamento dovrebbe essere multidisciplinare e iniziare nei primi anni di vita.. Include interventi chirurgici craniofacciali per correggere la craniosinostosi e prevenire l'aumento della pressione intracranica, così come la chirurgia ortognatica, ortodonzia, logopedia e follow-up oftalmologico e otorinolaringoiatrico.
2.8 Sindrome 22q11 (Sindrome da delezione 22q11.2 / Sindrome velocardiofacciale / Sindrome di Di George)
La sindrome 22q11 è una malattia genetica causata da una microdelezione nel braccio lungo del cromosoma. 22, nella regione q11.2. È una delle microdelezioni più comuni negli esseri umani., con un'incidenza stimata di 1 per ciascuno 4.000 nati vivi. Questa condizione presenta una grande variabilità fenotipica, quindi può manifestarsi con uno spettro molto ampio di segni e sintomi, dalle forme lievi al coinvolgimento multisistemico complesso.
Questa microdelezione colpisce geni essenziali per lo sviluppo embrionale di molteplici strutture derivate dal mesenchima della cresta neurale., in particolare nella zona del viso, cuore e palato. Sebbene la maggior parte dei casi si verifichi sporadicamente, il modello di ereditarietà è autosomico dominante, e il rischio di recidiva nella prole è del 50% se uno dei genitori è portatore.
Caratteristiche cliniche più frequenti
- Palatoschisi, presente in circa il 70% dei casi. Può manifestarsi come palatoschisi, insufficienza velofaringea o palato sottomucoso.
- Difetti cardiaci congeniti, soprattutto quelli relativi al tratto di deflusso (come tetralogia di Fallot, tronco arterioso comune o interruzione dell'arco aortico).
- Caratteristiche facciali caratteristiche: radice nasale larga, naso prominente con punta bulbosa, labbra sottili, orecchie attaccate basse.
- Ritardo nello sviluppo della parola e del linguaggio, così come difficoltà di apprendimento e di sviluppo neurologico.
- Immunodeficienza variabile, associata a ipoplasia o assenza del timo.
- Ipocalcemia, secondaria ad ipoplasia delle ghiandole paratiroidi.
- Disturbi psichiatrici nell'adolescenza o nell'età adulta, come l'ansia, disturbi dell'umore o schizofrenia.
Considerazioni funzionali e terapeutiche
La palatoschisi e l'insufficienza velofaringea sono manifestazioni chiave della sindrome 22q11, e richiedono una valutazione precoce da parte del team di chirurgia craniofacciale e di logopedia. L'ipoplasia del palato molle può causare grave ipernasale, anche in assenza di crepe visibili, rendendo difficile acquisire un linguaggio intelligibile.
La gestione di questa sindrome è multidisciplinare e individualizzata., e comprende la cardiologia, immunologia, endocrinologia, genetica clinica, chirurgia plastica, ortodonzia, psicologia e logopedia. La diagnosi genetica molecolare mediante FISH o array-CGH è essenziale per confermare la microdelezione e consigliare adeguatamente la famiglia..
3.ORTOPEDICA FUNZIONALE DEI MAXILLARI (Ofm)
Un approccio terapeutico focalizzato sulla funzione e sullo sviluppo integrale del sistema orofacciale
Ortopedia Funzionale dei Mascelle (Ofm) È una specialità dell'odontoiatria mirata a prevenire e correggere le disfunzioni dell'apparato stomatognatico., nonché le alterazioni morfofunzionali che derivano da dette disfunzioni. Il suo approccio terapeutico non si limita all’allineamento dei denti, ma agisce piuttosto sui meccanismi funzionali che influenzano direttamente la crescita e lo sviluppo delle mascelle e di altre strutture facciali..
3.1 un po' di storia
Le origini dell'OFM risalgono al 1881, quando il dott. Jean-Louis Roux, chirurgo dentista francese, proposero per la prima volta che il trattamento ortopedico potesse influenzare lo sviluppo delle ossa facciali attraverso la modificazione funzionale. Roux è stato l'autore della Teoria dell'adattamento funzionale, che afferma che la forma delle ossa può essere modificata in risposta alle forze funzionali che agiscono su di esse. Questa visione pionieristica ha reso Roux il precursore dell’Ortopedia Funzionale dei Mascelle..
Dopo, In 1936, Il dentista danese Dr. Viggo Andresen e il chirurgo tedesco Dr. Karl Häupl formalizzò il concetto di “ortopedia funzionale”, concentrando i loro trattamenti sulla riabilitazione delle funzioni orali e sulla stimolazione muscolare come modo per guidare la crescita ossea. Questo approccio supporta il principio che le funzioni orofacciali sono adeguate, da ripristinare o stimolare, può correggere i vettori di crescita facciale.
In parole contemporanee, L'adattamento funzionale è riconosciuto come il principio biologico su cui si basa l'OFM. Questa disciplina si basa sulla biomeccanica che rispetta e riproduce i modelli di crescita naturali., utilizzando forze delicate, biologico e diretto.
Il sistema stomatognatico: struttura e funzione
Quando parliamo di OFM, inevitabilmente facciamo riferimento a due concetti chiave: Sistema e funzione stomatognatica. Questo sistema è costituito da tutti gli organi e tessuti coinvolti in funzioni vitali come: masticare, rondine, parlare, pronunciare, respirare, sorriso, bacio e, nel caso dei neonati, succhiare. Include i muscoli, ossa, articolazioni, denti, lingua, labbra, gengive, mucose e ghiandole.
Una definizione completa di OFM
Dott.. Wilma Simões, riferimento internazionale in questa specialità, definisce l'Ortopedia Funzionale delle Mascelle come:
“La specialità che diagnostica, impedisce, controlla e tratta i problemi di crescita e sviluppo che interessano le arcate dentarie e le loro basi, sia nel periodo ontogenetico che post-ontogenetico, non sempre attraverso dispositivi ma quando si rendono necessari, richiedere per la selezione, costruzione e gestione clinica: metodi diagnostici specifici per le molteplici possibilità di cambiamento della postura terapeutica, l'utilizzo di propri sistemi di ancoraggio, agendo in modo peculiare sui denti (…) e interferire con la dinamica mandibolare, così come in quello muscolare, viso e ossa.
Riabilitazione Neuro-Occlusale (RNO): una visione complementare
La Riabilitazione Neuro-Occlusale rientra in questo stesso approccio funzionale. (RNO), una teoria sviluppata dal Dott. Pedro Planas Casanova 1962. Questa visione propone un intervento precoce per prevenire e curare le disfunzioni di origine funzionale che colpiscono il sistema masticatorio., e questo può portare a malocclusioni dentali, alterazioni parodontali e disturbi craniomandibolari. ElDr. Piano, originario di Barcellona, è diventato uno dei pilastri del pensiero funzionale nell’odontoiatria moderna.
Entrambe le scuole – Simões e Planas – convergono sullo stesso obiettivo terapeutico: preservare e ripristinare le funzioni orofacciali, attivando i muscoli coinvolti nella masticazione, deglutizione, fonazione e respirazione come parte del trattamento.
3.2 Quali forze utilizza l'OFM??
OFM sfrutta le forze fisiologiche del corpo stesso, generato principalmente dai muscoli coinvolti nella masticazione, deglutizione e fonazione. Queste forze vengono trasmesse attraverso dispositivi ortopedici appositamente progettati che fungono da interfaccia funzionale, stimolando la crescita ossea e il rimodellamento dei tessuti.
Il principio di Adattamento Funzionale di Roux stabilisce che esiste una relazione diretta tra forma e funzione: I carichi funzionali modificati sono in grado di causare cambiamenti nell'architettura interna ed esterna dell'osso. In questo senso, OFM si basa sulla biomeccanica che rispetta lo sviluppo naturale, guidare le strutture verso modelli di crescita più armonici e funzionali.
3.3 Campo di applicazione dell'OFM nel trattamento della labio-palatoschisi
Applicazione dell'Ortopedia Funzionale delle Mascelle (Ofm) nel trattamento della labio-palatoschisi
L'uso delle piastre funzionali per supportare la crescita del viso
Trattamento con placche funzionali in neonati con labbro leporino e palatoschisi (FLP) rappresenta uno strumento terapeutico altamente efficace, che integra e ottimizza i risultati della chirurgia plastica ricostruttiva. Queste placche permettono di modellare l'arcata mascellare superiore, riducendo progressivamente la larghezza dello spazio alveolare e palatale. Ottenendo una forma più simmetrica dell'arcata mascellare, viene fornito un migliore supporto al labbro, che favorisce sia il risultato estetico che quello funzionale dopo la cheiloplastica (intervento chirurgico alle labbra).
Il trattamento deve continuare dopo la cheiloplastica, fino a preparare il paziente al successivo intervento chirurgico: la palatoplastia (intervento chirurgico al palato). Quando si ottiene un ampio arco mascellare, simmetrico e con una fessura notevolmente ridotta, le possibilità di successo chirurgico sono significativamente aumentate.
3.4 Quando iniziare il trattamento con le Placche Funzionali?
Il trattamento può iniziare dal primo giorno di vita del neonato affetto da FLP. L’intervento precoce offre i migliori risultati, poiché sfrutta le potenzialità di crescita e la plasticità dei tessuti nei primi mesi. Dalla prima consultazione, È essenziale eseguire una valutazione completa del sistema stomatognatico, soprattutto la simmetria funzionale della lingua, all’interno di un approccio multidisciplinare sistematizzato.
3.5 Obiettivi del trattamento con Placche Funzionali
Come è stato sottolineato, L’obiettivo principale dell’OFM è guidare la crescita ossea attraverso stimoli funzionali mirati. Nell'ambito del FLP, Ciò si traduce nel modellare l’arco mascellare superiore verso una forma simmetrica a “U”., riducendo il gap alveolare e palatale e preparando il paziente agli interventi chirurgici.
Obiettivi specifici nella fase prechirurgica della cheiloplastica:
- Ripristina le funzioni orofacciali alterate.
- Guidare la crescita dei segmenti mascellari verso una forma simmetrica.
- Promuovere il cambiamento posturale mandibolare controllando il posizionamento linguale.
- Aumentare le dimensioni mascellari in altezza, direzione sagittale e trasversale.
- Diminuire la larghezza della fessura alveolare e palatina sia antero-posteriore che trasversalmente.
- Ottenere una configurazione armoniosa e simmetrica dell'arcata superiore a forma di “U”.
- Fornire un adeguato sostegno al labbro per ottimizzare il risultato estetico e funzionale della cheiloplastica.
Obiettivi nella fase prechirurgica della palatoplastica:
- Stabilire un rapporto adeguato tra la mascella superiore e quella inferiore, con particolare attenzione al raggiungimento della DA (contatto tra gli incisivi superiori e inferiori nei loro terzi incisali), come proposto dal Dott.. Wilma Simões.
- Favorire l'avvicinamento tra i segmenti mascellari per consentire l'eruzione naturale degli incisivi laterali, idealmente senza la necessità di innesti ossei.
- Mantenere la DA ed eliminare le interferenze che impediscono i movimenti funzionali della mascella.
Raggiungere l'armonia del viso attraverso uno sviluppo intermascellare equilibrato.
3.6 Vantaggi dell'utilizzo delle piastre funzionali
L'uso delle piastre funzionali nei pazienti affetti da FLP offre molteplici vantaggi clinici e funzionali:
- Separa efficacemente la cavità nasale dalla cavità orale.
- Previene l'interposizione linguale tra i segmenti mascellari.
- Fornisce un punto di supporto per la lingua, facilitando l'aspirazione del cibo.
- Favorisce la deglutizione, evitando l’uso compensatorio dei muscoli accessori.
- Riduce il rischio che il cibo entri nella cavità nasale.
- Stimola la crescita trasversale e sagittale dei segmenti mascellari.
- Fornisce sicurezza e tranquillità ai genitori, facilitando l’alimentazione e sostenendo lo sviluppo integrale del bambino.
3.7 Come funziona la tecnica nei pazienti con labbro leporino e palatoschisi??
La Piastra Funzionale come stimolatore attivo della crescita e della funzione
L'applicazione del Ortopedia Funzionale dei Mascelle (Ofm) nei pazienti con schisi labbro-palato (FLP) si è dimostrato altamente efficace nell'accompagnare la crescita ossea e nel riabilitare le funzioni orofacciali.. Sebbene alcuni casi progrediscano più rapidamente di altri, esto se debe principalmente a la variabilidad individual en los picos de crecimiento, ya que el tratamiento se inicia en lactantes o recién nacidos, en una etapa de alto potencial de desarrollo.
Tal como lo señala Petrovic, citado por la Dra. Wilma Simões, la eficacia del tratamiento funcional está directamente relacionada con la categoría auxológica del paciente: a mayor potencial biológico de crecimiento, mayor será la respuesta tisular a la estimulación proporcionada por los aparatos funcionales. En otras palabras, el crecimiento óseo puede ser guiado de forma más eficiente si se aprovechan las ventanas biológicas activas del desarrollo infantil.
3.8 Respuesta ósea al estímulo funcional
El hueso es un tejido dinámico y su respuesta depende del tipo de estímulo recibido:
- Bajo tensión, puede producirse formación o aposición ósea.
- Bajo presión, puede inducirse reabsorción ósea.
El tratamiento con Placa Funcional no persigue únicamente una corrección estructural, sino que su objetivo principal es funcional, promoviendo la restitución de patrones fisiológicos, especialmente los relacionados con la respirazione, succión y deglución.
La lengua: motor biológico de la Placa Funcional
Lui elemento activo que impulsa el funcionamiento de la Placa Funcional es la lengua. Cada vez que el lactante deglute (fra 1.500 sì 2.400 veces al día), la lengua se eleva naturalmente y hace contacto con la parte superior de la Placa Funcional. Esta, a su vez, transmite la fuerza a zonas específicas de la mucosa palatina, previamente determinadas durante la planificación clínica y el encerado del modelo de escayola.
Este ciclo de estímulo repetido genera microcargas biomecánicas que activan puntos clave de la mucosa palatina, promoviendo una respuesta osteogénica adaptativa. Cuando el reflejo de deglución termina, la lengua desciende y la placa interrumpe su acción, hasta el siguiente movimiento. Este proceso cíclico permite que el tratamiento se desarrolle de forma continua y fisiológica mientras el dispositivo se encuentra en boca.
3.9 Factores que pueden afectar el éxito del tratamiento
Las posibles fallas en los resultados del tratamiento con Placa Funcional pueden estar asociadas a múltiples factores, entre ellos:
- Diseño incorrecto de la Placa Funcional o defectos en la planificación del encerado sobre el modelo de escayola.
- Selección inadecuada de materiales o errores técnicos durante el proceso de acrilizado.
- Condiciones sistémicas del paciente que afectan el crecimiento óseo.
- Deficiencias nutricionales, especialmente en casos donde la ingesta alimentaria está comprometida.
Manejo inconsistente o inadecuado del dispositivo por parte del equipo tratante o cuidadores.
Perciò, el éxito del tratamiento requiere no sólo una planificación técnica precisa, sino también un seguimiento clínico constante y personalizado, así como una estrecha colaboración con los padres o cuidadores.
4. ¿Qué es la Modifica Pannaci?
Una estrategia terapéutica para potenciar la estimulación lingual y el desarrollo óseo en pacientes con fisura labio-palatina
La Modifica Pannaci, publicada por primera vez en 1997, es una adaptación técnica aplicada a la Consiglio funzionale utilizada en el tratamiento ortopédico funcional de pacientes con schisi labbro-palato (FLP). Esta modificación tiene como objetivo incrementar la estimulación propioceptiva de la lengua, optimizar la respuesta ósea adaptativa y favorecer la reducción de la brecha alveolar y palatina en las fases pre-quirúrgicas.
¿En qué consiste la modificación?
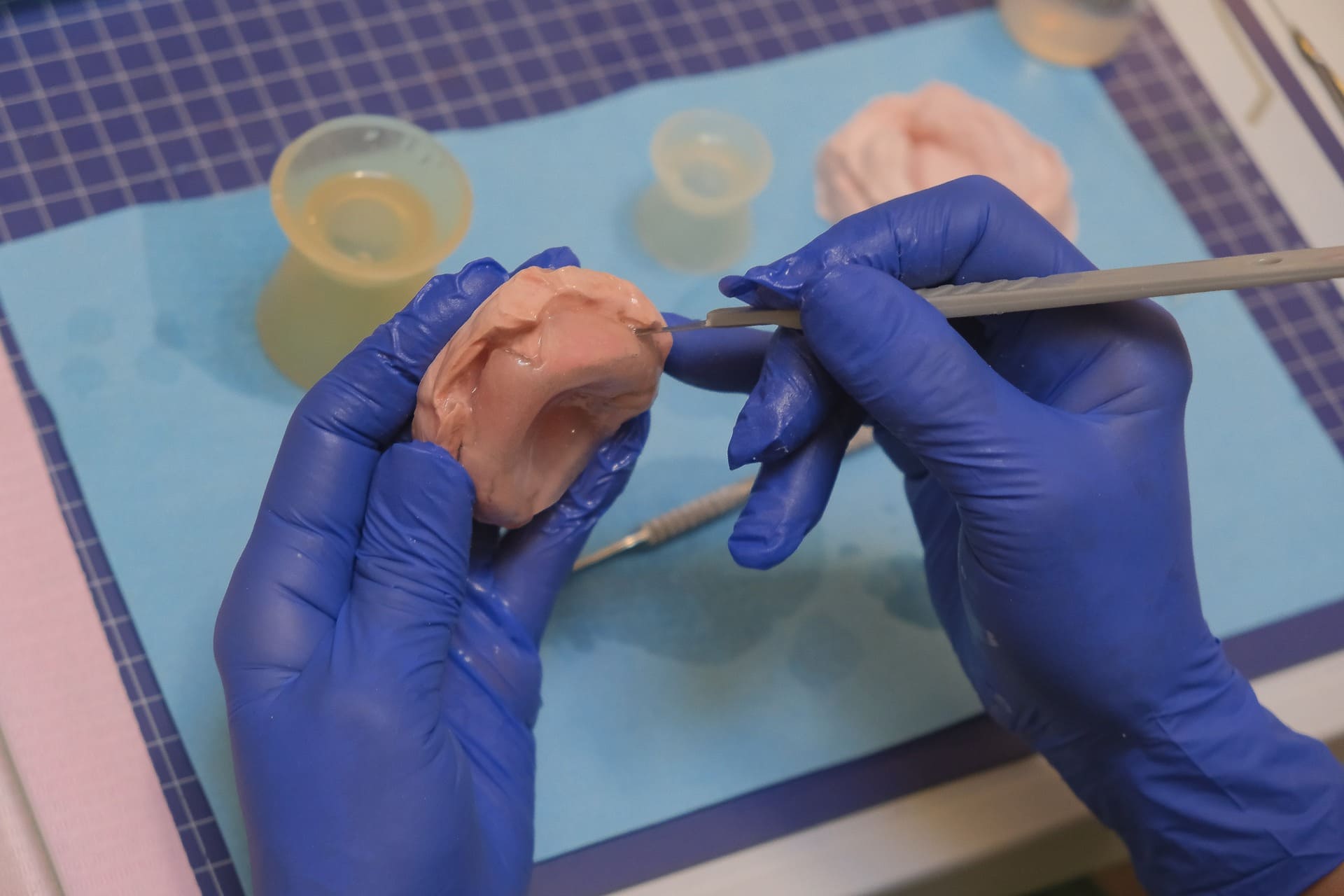
La técnica consiste en realizar ranuras o estrías transversales, paralelas entre sí y separadas por aproximadamente 1 mm, en la superficie acrílica de la Placa Funcional, del lado de la fisura y ubicadas lo más anterior posible. Estas estrías proporcionan una textura diferenciada que actúa como zona de estímulo específico para la lengua.
Las estrías se elaboran utilizando un fresón metálico de forma cilíndrica y extremo plano, aplicado mediante micro-motor o pieza de mano a baja velocidad. La profundidad de cada estría debe controlarse cuidadosamente, sin sobrepasar un tercio del grosor total de la placa (aproximadamente 1,5 UN 2 mm).
Fundamento y propósito terapéutico
La lengua, en su función natural de deglución, busca activamente el contacto con estas estrías. Este contacto repetido potencia el estímulo sensorial y motor, lo que genera un aumento en la frecuencia y calidad de las colisiones linguales contra el segmento maxilar más pequeño (el de menor desarrollo óseo). Esta acción produce un incremento de la carga mecánica sobre el hueso, lo que se traduce en una respuesta adaptativa de crecimiento, esperada en los tres planos del espacio: transversal, sagital y vertical.
Este proceso contribuye significativamente a:
- El aumento de volumen de los segmentos maxilares.
- La disminución progresiva del ancho de la fisura alveolar y palatina.
- La conformación simétrica del arco maxilar superior en forma de “U”.
- La preparación óptima del paciente para la queiloplastia, facilitando una base anatómica más estable y favorable.
Origen y evolución clínica
Inicialmente, esta modificación fue concebida para compensar el déficit funcional de la hemilengua, identificado en algunos pacientes con FLP durante la década de 1990. A partir del seguimiento clínico de los pacientes tratados con esta estrategia, se observó una mejora significativa en la respuesta ósea y funcional. Como resultado, se estableció como protocolo clínico realizar las estrías desde la primera placa, independientemente del tipo o severidad de la fisura.
5. INVESTIGACIONES Y PUBLICACIONES
Tres décadas de compromiso científico con la fisura labiopalatina y las malformaciones craneofaciales
Desde hace más de treinta años, he dedicado mi práctica clínica, docente e investigativa al abordaje funcional de la fisura labiopalatina (FLP) y otras malformaciones craneofaciales, con una visión integradora que va desde el nacimiento hasta la adultez. A lo largo de este camino, he desarrollado estrategias terapéuticas personalizadas, basadas en principios de la Ortopedia Funcional de los Maxilares (Ofm) y en la necesidad de dar un respaldo científico sólido a cada uno de los procedimientos clínicos que aplicamos a nuestros pacientes.

Inicios: Caracas, anni 90
Mis primeras experiencias de investigación clínica se remontan a la década de 1990, durante mi trabajo en el Hospital San Juan de Dios de Caracas (Venezuela). Allí desarrollé, documenté y publiqué en 1997 la técnica conocida como “Modificación Pannaci”, un avance pionero en el diseño de Placas Funcionales para infantes con FLP. Esta técnica, hoy utilizada en diversos contextos clínicos, surgió a partir de la observación funcional de la lengua en pacientes recién nacidos con fisura, y de la necesidad de estimular adecuadamente su desarrollo neuromuscular y óseo desde los primeros días de vida.
Colaboración con ingeniería biomecánica
A partir de 2009 inicié una línea de trabajo conjunta con ingenieros biomecánicos, lo que permitió integrar nuevas metodologías de análisis funcional y estructural aplicadas al campo de la fisura. He colaborado en el asesoramiento de tesis de grado en ingeniería mecánica, explorando desde la modelización de cargas sobre el hueso maxilar hasta estudios funcionales con lactantes.
Uno de estos trabajos fue particularmente innovador: medimos la fuerza de presión lingual ejercida por bebés de 0 UN 6 meses sobre la Placa Funcional y sus estrías, obteniendo datos cuantitativos sobre el patrón de estímulo generado durante la deglución. Esta investigación, actualmente en proceso de publicación, aportará evidencia objetiva y cuantificable sobre la eficacia funcional del diseño de las placas en neonatos.
Actividad investigadora en España
Desde el año 2018, resido en España, donde me desempeñé como Investigadora Senior del Vall d’Hebron Institut de Recerca (Hir) en el área de fisura labiopalatina. En paralelo, brindé asesoría clínica en el Servicio de Cirugía Maxilofacial Infantil del Hospital Universitario Vall d’Hebron, hasta el año 2022.
Durante este período, presenté y desarrollé dos proyectos de investigación clínica con pacientes fisurados, ambos aprobados por el Comité de Ética del Hospital Vall d’Hebron en 2018 sì 2019. Estos estudios están actualmente en fase final de análisis y redacción, y serán publicados próximamente. Su contenido representa un avance significativo en la validación científica de los fundamentos funcionales de la OFM aplicada a la fisura labio-palatina.
Continuidad y formación de nuevos investigadores
Mi actividad investigadora continúa en la actualidad, tanto en España como en América Latina. Colaboro como asesora de tesis de máster en odontología (TFM) en universidades de Europa y América, y mantengo la línea de investigación interdisciplinaria con la Universidad Internacional de Valencia, particularmente en proyectos orientados a la bioingeniería aplicada a la morfología craneofacial.
6.SIMULADORES
6.1 Formación segura para tratamientos seguros
ENTRENAMIENTO SEGURO, TRATAMIENTO SEGURO
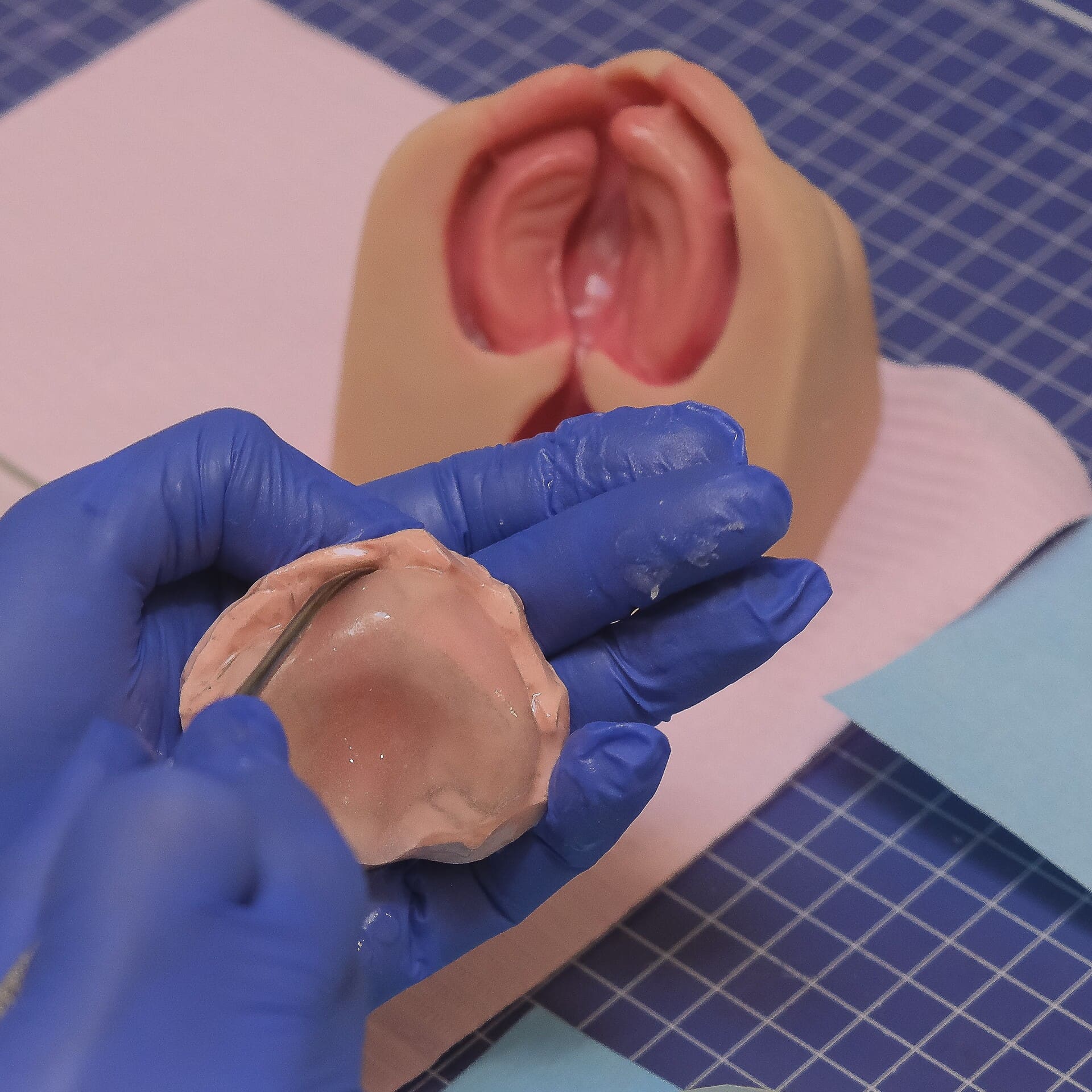
Per più di 25 anni, mi modelo docente se ha centrado en brindar formación práctica, rigurosa y segura a profesionales de la salud que trabajan con infantes con fisura labio-palatina. Una de las etapas más críticas del abordaje inicial es la toma de impresiones intraorales, necesaria para iniciar el tratamiento prequirúrgico con dispositivos ortopédicos funcionales.
A lo largo de mis años de experiencia en entrenamientos clínicos con odontólogos, cirujanos y terapeutas, surgió la necesidad de contar con una herramienta didáctica que simulara con realismo la anatomía y el comportamiento de un recién nacido con fisura labio-palatina. Esta necesidad fue el punto de partida para el diseño del Simulador de Entrenamiento, una herramienta que reproduce las condiciones reales de un neonato durante la toma de impresión intraoral, permitiendo a los profesionales entrenarse sin poner en riesgo a un bebé.
6.2 Una progettazione orientata alla didattica clinica
El simulador fue desarrollado en 2019 con el objetivo de ofrecer un modelo que reproduzca:
- Las dimensiones, peso, textura y características faciales de un recién nacido.
- La morfología intraoral propia de un paciente con fisura labio-palatina.
- Las condiciones reales durante la toma de impresión con material elástico, con acceso visual y táctil al paladar y rebordes alveolares.
Este simulador se ha convertido en una herramienta indispensable en los cursos presenciales y talleres clínicos que imparto en más de 14 países, permitiendo a los participantes adquirir destrezas con una curva de aprendizaje más corta y segura.
Más allá de la formación técnica
Además de su valor pedagógico para profesionales, el simulador ha demostrado ser muy útil para educar a los padres y cuidadores. Gracias a él, es posible:
- Mostrar la colocación y remoción de la Placa Funcional de forma práctica.
- Enseñar técnicas seguras de alimentación e higiene bucal del neonato.
- Generar confianza en los cuidadores, al practicar previamente con el modelo antes de manipular a su propio bebé.
6.3 ¿Por qué sigue siendo necesario en la era digital?
Aunque el avance de la odontología digital ha permitido que los escáneres intraorales ganen protagonismo, la realidad clínica impone ciertos límites:
- Las puntas de los escáneres intraorales actuales aún no permiten acceder completamente a todas las regiones del maxilar superior del recién nacido, especialmente el área del surco hamular.
- Oltretutto, muchas regiones del mundo carecen de acceso a esta tecnología, por lo que la toma de impresiones sigue siendo un procedimiento manual indispensable en el protocolo de atención.
Por estas razones, el simulador sigue siendo una herramienta vigente, relevante y eficaz, especialmente para la formación de profesionales en entornos con recursos limitados o en fases tempranas de entrenamiento.
6.4 Beneficios del uso del simulador
- Elimina los riesgos durante la formación: el entrenamiento se realiza en condiciones seguras, sin poner en riesgo a un recién nacido.
- Mejora la curva de aprendizaje: permite múltiples repeticiones del procedimiento hasta lograr la destreza técnica necesaria.
- Estándares más altos de seguridad clínica: prepara a los equipos para iniciar tratamientos prequirúrgicos con mayor confianza y precisión.
- Apoyo a los cuidadores: educa y tranquiliza a las familias, al permitirles practicar con el simulador antes de manipular la cavidad bucal del bebé.
- Versatilidad docente: permite entrenar distintas técnicas, incluyendo el uso de elevadores nasales, como los propuestos por el Dr. Avni Abdiu (2019).
El uso del Simulador transforma la forma en que entrenamos a los profesionales que cuidan a los más pequeños. Es un avance al servicio de la seguridad, el aprendizaje y la excelencia clínica.

7. FORMACIONES

La Dra. Teresita Pannaci ofrece programas Di formación dirigidos a profesionales de la salud interesados en el abordaje integral del paciente con fisura labio-palatina y otras malformaciones craneofaciales.
Cada curso combina una sólida base científica con la aplicación clínica directa de técnicas contemporáneas de Ortopedia Funcional de los Maxilares (Ofm) y Moldeado Nasal dentro del contexto del tratamiento prequirúrgico (PSIO, Presurgical Infant Orthopedics).
Estos programas —impartidos en modalidad presencial u online, de forma individual o grupal— se diseñan de manera personalizada, garantizando una experiencia formativa adaptada al perfil y objetivos de cada participante.
Una de las particularidades más destacadas de estas formaciones es el uso de simuladores anatómicos neonatales, desarrollados por la propia Dra. Pannaci, que permiten enseñar y practicar con seguridad todas las técnicas tradicionales y contemporáneas de PSIO antes de aplicarlas en pacientes reales.
Cursos y Talleres Teórico-Prácticos
Dirigido a:
Odontólogos especialistas en Odontopediatría, Ortodoncia y Ortopedia Maxilar, médicos especialistas o residentes en Cirugía Maxilofacial y Cirugía Plástica, así como técnicos y protesistas dentales interesados en la fase prequirúrgica del tratamiento del paciente fisurado.
Objetivos generales:
El curso teórico-práctico ofrece las herramientas conceptuales y habilidades clínicas necesarias para aplicar la técnica de preparación preoperatoria mediante OFM y Moldeado Nasal, orientada a la rehabilitación funcional del infante fisurado.
Al finalizar el curso, el participante será capaz de:
- Tomar impresiones intraorales en neonatos con fisura labio-palatina.
- Realizar el moldeado del maxilar en fases pre y postquirúrgicas.
- Rehabilitar las funciones vitales de respiración, succión y deglución.
- Diagnosticar y tratar pacientes con Secuencia de Pierre Robin.
- Realizar análisis dimensionales 2D y 3D en modelos de yeso o digitales para el control de la secuencia de tratamiento.
- Identificar y manejar errores y complicaciones durante el proceso terapéutico
Características del curso:
- Duración: 16 horas académicas distribuidas en 2 UN 4 días, según programación.
- Modalità: Presencial u online.
- Metodología: Conferencias, discusión de casos clínicos, demostraciones prácticas y uso de simuladores.
- Recursos: Cada participante cuenta con un simulador individual, material de práctica y un manual ilustrado con la secuencia completa de las técnicas.
Estructura modular / Programación
El programa se desarrolla en 6 módulos distribuidos en 6 encuentros (uno por mes), con una duración de dos días por encuentro —viernes y sábado—.
- Los módulos iniciales están dedicados al tratamiento de casos unilaterales.
- Los módulos avanzados se centran en el abordaje de casos bilaterales y complejos.
Equipo docente:
La formación está dirigida por la Dra. Teresita Pannacci, acompañada por instructores de apoyo especializados en la ejecución práctica de las técnicas de Ortopedia Funcional de los Maxilares (Ofm) y Moldeado Nasal.








